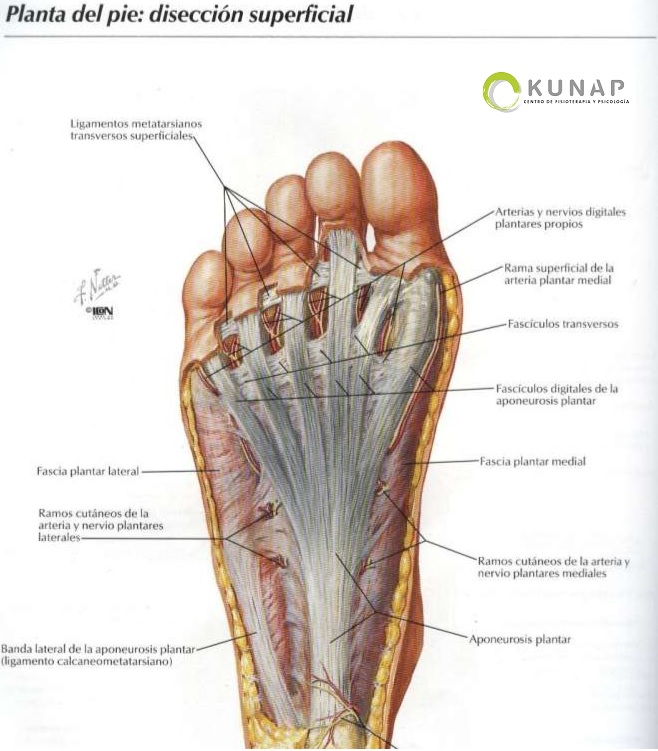
La fascitis plantar es una de las causas más comunes de dolor en el talón. Consiste en una inflamación de la fascia del pie, que es un tejido que conecta el hueso del talón con los dedos, tal y como se ve en la foto.
Diagnóstico fisioterápico de la fascitis:
Es un diagnóstico mayoritariamente clínico. El paciente suele presentar un dolor agudo o sordo en el talón, incluso en ocasiones puede referir dolor o ardor en la planta del pie. Suelen explicar que se acentúa más con los primeros pasos de la mañana, tras una caminata o un periodo de inactividad. Los pacientes suelen notar que el dolor mejora aumentando la actividad (caminar, correr…) y que tiende a empeorar hacia el final del día. Es frecuente que refieran un cambio en los niveles de actividad (entrenamientos más duros, un trabajo nuevo en el que requiera estar más horas de pie…)
En la exploración física puede ser útil tener en cuenta:
– La palpación de la inserción de la aponeurosis plantar
– Movilidad activa y pasiva de la articulación talocrural
– El test del síndrome del tunel del tarso
– Ángulo del arco longitudinal del pie
– Para medir la progresión de la patología, podemos utilizar estos test: Foot and ankle ability measure FAAM, validado para la práctica de terapia manual, el FFI o el FHSQ.
Tratamiento de fisioterapia:
La terapia manual, parece tener buenos resultados realizando:
-Movilización de las partes blandas alrededor del nervio plantar medial
– Movilización neurodinámica del nervio tibial
– Recuperación de la flexión dorsal de tobillo
– Fortalecimiento del músculo tibial posterior para evitar la sobrepronación
– Estiramientos de la fascia plantar
– Estiramientos del triceps sural. Dada la conexión entre los tejidos conectivos del tendón de aquiles y la fascia plantar, así como la disminución de la dorsiflexión de tobillo como factor de riesgo, parece justificable la inclusión de este estiramiento en el tratamiento
– El vendaje para la fascitis se utiliza con buenos resultados para aliviar el dolor a corto plazo y mejorar la función.
El trabajo de podología también parece tener buenos resultados en este tipo de patologías, por eso, os dejo esta entrada de un podólogo ingles que explica cómo lo aborda él.